Salute
Vaccini e allergia alle noccioline: quale correlazione?

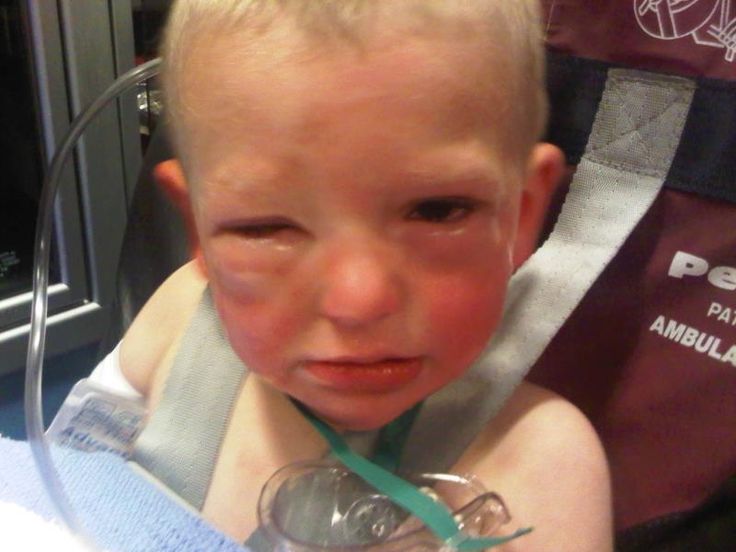
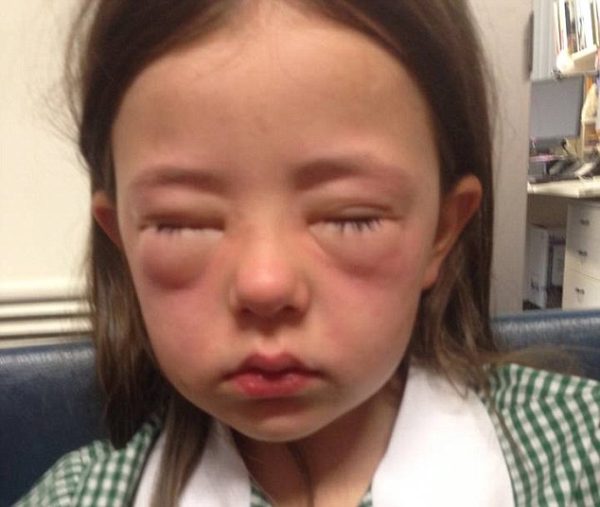
Perché l’allergia alle arachidi è un’epidemia che interessare solo culture occidentali? Oltre quattro milioni di persone negli Stati Uniti sono affette da allergie alle arachidi, mentre in India sono pochi i casi segnalati, un paese in cui l’arachide è l’ingrediente principale di molti alimenti per l’infanzia. Da dove proviene questa allergia, e la medicina gioca qualche ruolo nel fenomeno? Dopo che la sua bambina ebbe una reazione anafilattica al burro di arachidi, la storica Heather Fraser decise di dare delle risposte a queste domande.
Nel 2012, ben il 2,3% dei bambini canadesi sotto i 18 anni e il 2% e il 3% dei bambini negli Stati Uniti, Regno Unito e Australia erano allergici alle arachidi. . E poiché i bambini nati durante la prima ondata dell’epidemia nei primi anni ’90 sono invecchiati, la statistica degli adulti con allergia alle arachidi sta aumentando. Nel 2008, circa l’1% della popolazione statunitense era allergico a questo alimento, circa 3 milioni di persone. Quattro anni dopo, nel 2012, tale numero è salito a circa 4 milioni di persone vivendo con un’allergia alle arachidi che minaccia la vita.
Nel 2012, ben il 2,3% dei bambini canadesi sotto i 18 anni e il 2% e il 3% dei bambini negli Stati Uniti, Regno Unito e Australia erano allergici alle arachidi
L’allergia alle arachidi è iniziata come un fenomeno che colpisce in larga misura i bambini che vivono nei paesi occidentali, negli Stati Uniti, in Canada, in Australia e nel Regno Unito. L’allarme suonò per gli americani quando tra il 1997 e il 2002 il numero di bambini allergici alle arachidi raddoppiarono e poi triplicarono raggiungendo un sorprendente milione nel 2008. Nel 2010 uno studio mise quel numero al 2%, altri 500.000 bambini in soli due anni. Con lo svolgersi di questo libro, sarà evidente che esiste un modello nel modo in cui è emersa l’allergia alle arachidi nei paesi occidentali e non occidentali: i livelli epidemici di allergia alle arachidi nei bambini sono ora documentati anche nella Cina continentale, a Hong Kong, Singapore, Israele e parti dell’Africa.
Mentre i numeri esatti sono una questione di dibattito, è chiaro attraverso statistiche, indagini scientifiche e semplici prove aneddotiche (il ritornello parentale “nessuno aveva un’allergia alle arachidi quando ero a scuola”) che la prevalenza dell’allergia tra i bambini è aumentata ad un ritmo allarmante.1 Questo sviluppo ha alterato il tessuto delle società ora costrette ad accogliere allergie potenzialmente letali ai cibi comuni.
La prevalenza dell’allergia tra i bambini è aumentata ad un ritmo allarmante
Le famiglie con bambini allergici alle arachidi (o altri alimenti allergenici di qualità superiore, noci, pesce, crostacei, frumento, soia, latticini, uova)2 vivono in uno stato di tensione costante. Se queste famiglie mangiano nei ristoranti, lo fanno con estrema cautela. Non conoscendo la gravità dell’allergia, i genitori sono attenti alle macchie di burro di arachidi lasciate sui tavoli o sulle maniglie del carrello della spesa. Tracce sulla pelle o sulle labbra o persino il profumo del cibo potrebbero scatenare una reazione. I genitori, il bambino, gli educatori e gli insegnanti hanno paura.
I bambini sono segregati nelle mense scolastiche, ai tavoli designati o lasciati fuori dal gioco perché gli amici hanno il burro di arachidi in casa. Ogni scuola ora affronta la questione dell’arachide, sia che proibisca i panini con burro di arachidi e come istruire il personale e gli studenti sulla natura mortale di questo alimento infantile onnipresente.
I bambini sono segregati nelle mense scolastiche, ai tavoli designati o lasciati fuori dal gioco perché gli amici hanno il burro di arachidi in cas
La consapevolezza pubblica sugli arachidi e altre gravi allergie alimentari ha avuto un impatto sui sistemi educativi e sulle norme sociali, ha provocato riforme legali e fatto miliardi di dollari per coloro che operano nel settore delle allergie alimentari. L’infrastruttura di questa industria consiste di molti gruppi di sovrapposizione di consapevolezza alle allergie, associazioni internazionali di allergia, ricercatori medici, ditte farmaceutiche, medici allergologi, produttori di cibo “free from” e dai controllori di governo, che sostengono o sono sostenuti dalle legioni crescenti di bambini allergici agli alimenti.
L’inerzia inerente di questo leviatano industrioso, tuttavia, ha spinto le questioni salienti in secondo piano: come si è sviluppata l’epidemia di allergia alle arachidi e perché continua?
È difficile accettare lo sbalorditivo aumento delle allergie alle arachidi nei bambini negli ultimi vent’anni come una coincidenza o come un caso genetico. La sfida per ogni professionista medico interessato è stata quella di scoprire il meccanismo pratico e preciso di sensibilizzazione comune di questi bambini – come sono diventati sensibili agli arachidi in primo luogo? E mentre ci sono un numero limitato di modi provati di “come” rendere qualcuno anafilattico – ingestione, inalazione, attraverso la pelle, iniezione – nessuna ipotesi di sensibilizzazione di massa ha ancora collegato nessuno di questi meccanismi funzionali a tutte le caratteristiche specifiche dell’epidemica allergia agli arachidi.
I ricercatori hanno preso in considerazione le creme per la pelle che contengono olio di arachidi, consumo di arachidi, carico parassitario e altro senza spiegare in modo soddisfacente perché c’è stata un aumento dell’allergia nei bambini. Perché le noccioline? Perché è successo così all’improvviso, e perché solo in alcuni paesi, la maggior parte di loro è occidentale?
Perché le noccioline? Perché è successo così all’improvviso, e perché solo in alcuni paesi, la maggior parte di loro è occidentale?
I fattori di rischio per lo sviluppo dell’allergia sono stati esplorati senza conclusione. Questi includono i seguenti: età materna, modalità di consegna, livelli di flora intestinale, ereditarietà e persino mese di nascita e stato socioeconomico. Confondere ulteriormente le questioni è un dibattito sul concetto base di allergia: l’allergia è il risultato di una predisposizione genetica casuale, o l’allergia è una difesa immunitaria voluta, innata?
Una distinzione importante e chiara deve essere fatta tra sensibilizzare qualcuno agli arachidi e il lancio della reazione allergica. Si ritiene che la sensibilizzazione si verifichi quando una proteina aggira il processo disintossicante del sistema digestivo e si lega con il siero del sangue. Questo induce cellule specifiche del sangue a creare anticorpi che vengono poi programmati per riconoscere la proteina pericolosa – in questo caso, la proteina di arachidi. Il lancio di una reazione allergica, d’altra parte, si verifica quando il corpo viene successivamente esposto alla proteina e gli anticorpi attivano gli attori biochimici nella reazione allergica. La mancanza di una definizione standardizzata di anafilassi ha ostacolato alcuni studi in cui categorie di anafilassi “vera” mediata da anticorpi Ig sono confrontate con anafilassi non Ig. Questo è meno di una preoccupazione per l’allergia alle arachidi, dove il consenso evidente è che è quasi sempre mediata da Ig.
Le immunoglobuline epsilon (chiamate IgE) sono sentinelle del corpo. Il compito delle IgE è di pattugliare le mura della fortezza – le mucose – alla ricerca di intrusi della proteina di arachidi. Quando rilevano uno dei tanti epitopi della proteina di arachidi (stringhe di amminoacidi numerati da 1 a 8 e tutti chiamati Ara h dopo Arachis hypogea, in latino per arachide) 3 allertano il corpo, che a sua volta lascia perdere l’esercito – il sistema immunitario del corpo. Una cascata biochimica che è dannosa e potenzialmente pericolosa. È tipicamente caratterizzato da tosse, mancanza di respiro, prurito della pelle, fuoriuscita sistemica dei vasi sanguigni che causa gonfiore e potenziale asfissia, vomito e diarrea. Nelle reazioni gravi, la pressione sanguigna scende, drenando gli organi vitali e facendo fermare il cuore.
Gli scienziati hanno mostrato che la condizione anafilattica in tutti i mammiferi può avvenire inalando la proteina di arachidi se è combinata con un additivo tossico
Gli scienziati hanno mostrato che la condizione anafilattica in tutti i mammiferi può avvenire inalando la proteina di arachidi se è combinata con un additivo tossico. Ad esempio, i medici hanno creato anafilassi in animali da laboratorio che hanno inalato una miscela di arachidi e colera.(4) I batteri tossici agiscono come un adiuvante, un additivo che eccita il sistema immunitario a formare anticorpi. Di conseguenza la tossina e il cibo benigno possano in questo modo unirsi ed essere entrambi ricordati dal sistema immunitario.(5) Ci si domanda quindi sull’idea di un’allergia ai batteri e alle tossine prodotte da loro. L’allergia alle tossine batteriche è stata riconosciuta da molti anni e può provocare infiammazione delle tonsille e delle adenoidi e anafilassi.
I ricercatori non hanno esplorato il ruolo degli adiuvanti nella sensibilizzazione alle arachidi. Hanno preferito concentrarsi solo sulle proteine di arachidi, sulla loro allergenicità e sulla loro ingestione come gli elementi più ovvi nella sensibilizzazione. Sembravano pensare che se potessero semplicemente individuare l’esposizione orale iniziale a queste proteine, avrebbero potuto fermare l’epidemia. A tal fine, hanno preso in considerazione i modi in cui sono preparate le arachidi (bollite o arrostite), l’età in cui vengono introdotte nella dieta del bambino, la dieta e il latte materno, e persino l’olio di arachidi usato nelle creme per i capezzoli. Sebbene sia possibile creare la condizione attraverso l’ingestione semplice, è difficile. Un sistema digestivo sano neutralizzerà qualsiasi proteina potenzialmente sensibilizzante.
Uno studio del 2006-2007 affermava che non importava se le madri mangiassero noccioline o no – la stessa percentuale di bambini sviluppava l’allergia
In effetti, uno studio del 2006-2007 affermava che non importava se le madri mangiassero noccioline o no – la stessa percentuale di bambini sviluppava l’allergia. Alcuni bambini le cui madri non mangiavano noccioline prima, durante o dopo la gravidanza sviluppavano ancora un’allergia alle arachidi. I bambini che non erano mai stati esposti alle arachidi manifestavano anafilassi al loro primo o secondo assaggio – suggerendo che erano già sensibilizzati o alle proteine di arachidi o alle proteine simili a loro che portavano a reattività crociata. In aggiunta al mistero delle allergie è il fatto che la Svezia, che ha un basso livello di consumo di arachidi, ha una maggiore prevalenza dell’allergia rispetto agli Stati Uniti. Israele, che ha un alto livello di consumo di arachidi, ha una bassa prevalenza di allergia alle noccioline nei bambini ebrei a 0,6% nel 2012 (ma un’alta prevalenza di allergia al sesamo) e un’alta prevalenza di allergia alle arachidi nei bambini arabi (2,6%) vivendo nello stesso paese.
La Svezia, che ha un basso livello di consumo di arachidi, ha una maggiore prevalenza dell’allergia rispetto agli Stati Uniti. Un’altra caratteristica sconcertante dell’epidemia è l’improvvisa comparsa di allergia alle arachidi nei paesi non occidentali come il Ghana, la Cina e Singapore
Un’altra caratteristica sconcertante dell’epidemia è l’improvvisa comparsa di allergia alle arachidi nei paesi non occidentali come il Ghana, la Cina e Singapore. È stato suggerito in precedenza da Sampson ed altri nel 2001 che i bambini che vivono in Cina non hanno allergia alle arachidi perché le loro arachidi sono bollite cosa che parzialmente distrugge e riduce le proteine sensibilizzanti delle arachidi. Tuttavia, l’improvvisa e crescente prevalenza di allergia alimentare nei bambini che vivono nella Cina continentale e l’allergia alle arachidi, Hong Kong ribalta questa teoria e approfondisce l’apparente mistero di questa allergia.
Oggi migliaia di articoli di ricerca di medici sulla biologia della reazione allergica, osservazioni cliniche e gestione delle allergie sono disponibili in periodici prestigiosi. Da questa quantità di informazioni, i medici hanno sviluppato e tendono a favorire due spiegazioni per l’attuale epidemia di bambini sensibilizzati alle arachidi. Sono l’ipotesi dell’elminto e l’ipotesi dell’igiene.
Gli elminti sono vermi che vivono nel tratto intestinale umano. Ha sorpreso i ricercatori negli anni ’80 a scoprire che le persone fortemente infettate dai vermi avevano poche allergie. Uno studio ha confermato che la maggior parte degli indiani venezuelani che vivevano nella foresta pluviale aveva vermi ma nessuna allergia mentre pochissimi dei ricchi venezuelani che vivevano nelle città avevano infezioni da vermi, ma molti avevano allergie.
Ha sorpreso i ricercatori negli anni ’80 a scoprire che le persone fortemente infettate dai vermi avevano poche allergie
Da questa osservazione, i ricercatori hanno sviluppato una spiegazione per tutte le allergie: poiché i parassiti e gli umani si sono coevoluti, hanno un’apparente relazione simbiotica in cui i parassiti sopprimono le reazioni allergiche mentre si godono il corpo umano che li ospita. Senza vermi, afferma la teoria, gli esseri umani non sono in grado di raggiungere l’omeostasi. In altre parole, la disfunzione immunitaria si verifica a causa della mancanza di vermi.
Come spiegazione per l’allergia alle arachidi, l’ipotesi dell’elminto è inadeguata. Non può spiegare perché ci sia stato un aumento di allergia alle arachidi solo nei bambini. E dato che i paesi occidentali sono stati in gran parte alleggeriti da importanti infezioni da elminti per decenni, non spiega l’improvviso aumento dell’allergia alimentare che ha scioccato i sistemi scolastici nei primi anni ’90.
Un’altra spiegazione comune per l’aumento delle allergie infantili è cresciuta da un’apparente correlazione tra questo aumento e il declino generale delle dimensioni della famiglia
Un’altra spiegazione comune per l’aumento delle allergie infantili è cresciuta da un’apparente correlazione tra questo aumento e il declino generale delle dimensioni della famiglia. È stato proposto che il contatto non igienico in famiglie numerose – molti fratelli che portano la malattia a casa da scuola – fosse importante per lo sviluppo di un sistema immunitario sano. L’ipotesi di igiene ampiamente diffusa e propagandata suggerisce che l’eccessiva pulizia, i prodotti che uccidono i germi, l’acqua clorata, gli antibiotici (la vaccinazione è specificamente evitata dai ricercatori) hanno “protetto” i bambini occidentali in modo innaturale. Di conseguenza, il sistema immunitario dei bambini del Primo Mondo, in particolare, è protetto da un carico microbico naturale. Il loro sistema immunitario immaturo è sottostimolato, disregolato e quindi soggetto a sensibilizzazione allergica casuale. Questo malfunzionamento è un prodotto di uno stile di vita sregolato.
L’ipotesi dell’igiene è problematica nello spiegare l’allergia alle arachidi. Non considera la possibilità che il sistema immunitario di questi bambini non sia sottostimato ma piuttosto sovrastimato da approcci occidentalizzati a sostanze chimiche tossiche, droghe e vaccinazioni. Inoltre, la teoria non indica un meccanismo pratico di sensibilizzazione di massa che spiegherebbe il forte aumento delle allergie alimentari solo nei bambini che è stato notato per la prima volta nei primi anni ’90 in paesi specifici quando un’ondata di bambini colpiti è arrivata all’asilo. Questo è un indizio principale di causalità che i ricercatori hanno mancato o ignorato del tutto.
Queste due spiegazioni favorevoli per l’epidemia presuppongono che l’allergia sia una disfunzione, che il corpo abbia commesso un errore nell’attaccare una sostanza benigna. Eppure, potrebbe essere vero il contrario
Inoltre, queste due spiegazioni favorevoli per l’epidemia presuppongono che l’allergia sia una disfunzione, che il corpo abbia commesso un errore nell’attaccare una sostanza benigna. Eppure, potrebbe essere vero il contrario. Alcuni suggeriscono che l’allergia ha uno scopo evolutivo visto prima del ventesimo secolo, ma provocato sempre più oggi da droghe e sostanze inquinanti nocive nella nostra aria, acqua e cibo.
I ricercatori americani Rachel Carson (1907-1964) e Theron G. Randolph (1906-1995) e la biologa evolutiva Margie Profet (1958) hanno proposto che l’allergia sia una risposta protettiva evolutiva. Nel 1991, Profet ha dichiarato in The Function of Allergy che l’allergia è una difesa naturale finale e spesso rischiosa contro le tossine legate a sostanze benigne. L’anticorpo IgE non è, come è generalmente indicato nella letteratura medica, un fattore immune canaglia. È più simile a un eroe provocato da tossine che il corpo ha considerato una minaccia mortale. Il prurito, il vomito, la diarrea e gli starnuti sono tentativi disperati di espellere una tossina il più velocemente possibile. È una reazione rischiosa, ma il corpo è programmato per scatenarsi come un ultimo sforzo per proteggersi. Questo evento si verifica quando le difese generali non sono state sufficienti a impedire a una specifica tossina di accedere al flusso sanguigno per la seconda volta.
Sebbene la comprovata allergenicità dei vaccini sia ampiamente riconosciuta, la letteratura medica evita attentamente la questione di quali tipi di allergie i vaccini possono creare tramite le sostanze che sono per coincidenza o successivamente inalate, ingerite o iniettate
Questo è un concetto provocatorio. Tuttavia, poiché è stato sviluppato prima dell’aumento dell’allergia alle arachidi, manca di specificità, ancora una volta, perché l’arachide e perché l’improvviso aumento della prevalenza nei bambini?
Evidente, per la sua assenza dalle teorie correnti, è l’unico meccanismo che ha una storia reale, cioè la creazione di di massa dell’allergia per iniezione. L’iniezione è esaminata in questo libro in dettaglio, poiché era il mezzo con cui il fondatore di anafilassi, il dottor Charles Richet, inciampò nell’anafilassi alimentare (cibo) negli uomini e negli animali oltre cento anni fa. Richet concluse nel 1913 che l’anafilassi alimentare era una risposta alle proteine che avevano eluso le modificazioni dal sistema digestivo. Usando un ago ipodermico, è stato in grado di creare la condizione in una varietà di animali – mammiferi e anfibi – dimostrando che la reazione non era solo universale, ma anche prevedibile utilizzando il metodo d’iniezione seguito dal consumo o da un’altra iniezione.
Ci sono due linee di pensiero nella letteratura medica riguardanti l’iniezione come meccanismo di sensibilizzazione. Il primo è che l’iniezione, sotto forma di vaccinazione o altre iniezioni come la profilassi neonatale della vitamina K1, semplicemente smaschera le predisposizioni genetiche o le tendenze alle malattie allergiche. In breve, c’è qualcosa di sbagliato con il bambino e non l’iniezione.
La seconda linea di pensiero è che esiste una relazione causale tra gli ingredienti iniettati e l’allergia – e sebbene la comprovata allergenicità dei vaccini sia ampiamente riconosciuta, la letteratura medica evita attentamente la questione di quali tipi di allergie i vaccini possono creare tramite le sostanze che sono per coincidenza o successivamente inalate, ingerite o iniettate. Un’eccezione a questa regola non scritta è stata un’insolita ammissione da parte dei medici giapponesi che un focolaio di allergia alla gelatina nei bambini a partire dal 1988 e che continuava fino agli anni ’90 era causato dalla vaccinazione pediatrica. In quell’anno, le modifiche al programma di vaccinazione in Giappone significarono che il DTP fu sostituito da una versione acellulare contenente gelatina, l’età alla quale fu somministrata ai bambini fu anticipata da due anni a tre mesi e questo nuovo vaccino fu somministrato prima del vaccino MMR virus vivo che conteneva anche questa gelatina. Quando i bambini hanno iniziato a reagire con anafilassi al vaccino MMR e cibi contenenti gelatina (yogurt, Jell-O, ecc.), i medici hanno studiato il fenomeno, concludendo infine che l’adiuvante di alluminio nel DTaP aveva favorito a sensibilizzare i bambini alle “quantità minime” di proteine nella gelatina raffinata contenuta nel vaccino. La rimozione della gelatina dai vaccini DTaP è stata “una soluzione definitiva per l’allergia alla gelatina correlata al vaccino”. Successivamente, sono diminuiti nuovi casi di allergia alla gelatina nei bambini giapponesi.
Il fatto che l’olio di arachidi raffinato fosse un ingrediente vaccinale documentato in passato è un argomento preoccupante
Le quantità e le qualità degli adiuvanti e di altri ingredienti di vaccini iniettati nei bambini sono cambiate radicalmente tra il 1989 e il 1994 nei “mercati maturi” per i vaccini tra cui Stati Uniti, Regno Unito, Canada e Australia. Durante quegli anni, almeno cinque nuove formulazioni di vaccino per gli stessi batteri, Haemophilus influenzae di tipo B (Hib) furono introdotte in un programma di vaccinazione esteso e intenso. Come l’allergia alla gelatina emersa da un programma modificato d’iniezioni pediatriche, c’era un mix di ingredienti che conteneva potenti additivi di alluminio nel nuovo programma occidentale che stava sensibilizzando i bambini alle arachidi? Il fatto che l’olio di arachidi raffinato fosse un ingrediente vaccinale documentato in passato è un argomento preoccupante pari al potenziale di sensibilizzazione dei tessuti corporei o persino alla “cross-reattività” tra arachidi alimentari e proteine iniettate omologhe. Queste proteine “cross-reattive” possono includere quelle nella membrana cellulare Hib o l’olio di legumi di una marca popolare della profilassi della vitamina K1. La “cross-reattività” spiega perché una persona che è allergica alle arachidi, ai legumi come la soia e ai semi di ricino, può anche reagire ai semi di noci o di agrumi, che appartengono a diverse famiglie di piante – le loro proteine hanno pesi molecolari e strutture simili.
Pochi genitori si rendono conto che il progetto di immunizzazione provoca allo stesso tempo sia la risposta immunitaria desiderata sia l’allergia
Man mano che gli ingredienti cambiavano, il numero di punture aumentava per i bambini nei loro primi diciotto mesi di vita da dieci a ben ventinove. L’aumento comportava disagi per i genitori che avrebbero dovuto fare più viaggi dal medico e disagio ai bambini che avrebbero dovuto fare più iniezioni. Per superare questi ostacoli in conformità al nuovo programma, i vaccini per difterite, pertosse e tetano (DPT); polio (OPV); e H. influenzae b (Hib) sono stati somministrati ai bambini in una singola visita con due iniezioni e una dose di polio orale a partire dal 1988. Dal 1994, a partire dal Canada, questi cinque sono stati inseriti in un’unica siringa. Pochi genitori si rendono conto che il progetto di immunizzazione provoca allo stesso tempo sia la risposta immunitaria desiderata sia l’allergia. Queste difese naturali sono inseparabili e più potente è il vaccino, più potenti sono le due risposte. Questo è un risultato della vaccinazione che la comunità medica ha compreso almeno da quando Charles Richet ha vinto il premio Nobel (1913) per la sua ricerca sull’anafilassi. L’anafilassi, osserva Richet, è uno dei tre esiti della vaccinazione.
Paul Offit, capo delle malattie infettive all’ospedale pediatrico di Filadelfia nel 2008, ha smentito le preoccupazioni sul fatto che il programma di vaccinazione sia stato schiacciante per i bambini. Per Offit, questa non era buona scienza. Altri dottori non erano d’accordo. In autorevoli riviste mediche come The Journal of American Medical Association e Allergy: European Journal of Allergy e Clinical Immunology, i medici hanno espresso preoccupazione per gli effetti a lungo termine delle vaccinazioni precoci. Alcuni medici affermano che la vaccinazione eccessiva è inefficace e pericolosa.
Le arachidi e altre allergie alimentari sono diventate estremamente redditizie. È così tanto che un analista di mercato ha suggerito che un “indice autoimmune” sarebbe un ottimo strumento per gli investitori
Ma la vaccinazione è un argomento complesso e il suo ruolo nell’epidemia di allergia alimentare è difficile da affrontare a causa delle accresciute implicazioni politiche, sociali ed economiche. È un soggetto che i medici evitano. E così, nonostante la continua intensa attenzione data all’allergia alle arachidi nei bambini, non è stata ancora trovata una risposta alla sua causa. Ciò che è emerso, invece, è una solida economia di tasse mediche, alimenti senza noccioline, ricerche mediche in corso e vendite farmaceutiche. Le arachidi e altre allergie alimentari sono diventate estremamente redditizie. È così tanto che un analista di mercato ha suggerito che un “indice autoimmune” sarebbe un ottimo strumento per gli investitori. Questo indice, etichettato come “salva i bambini e fai soldi”, monitorerebbe la redditività dei titoli farmaceutici in relazione al continuo aumento dell’allergia alle arachidi e di altre epidemie infantili.
L’allergia alle arachidi iniziò come una semplice idiosincrasia dopo la seconda guerra mondiale. Oggi, le sue proporzioni epidemiche contribuiscono ad alimentare una multimiliardaria industria dell’allergia alimentare.
Heather Fraser
Heather Fraser è un’autrice, relatrice e professionista della salute naturale canadese. È madre di un bambino che soffre di allergie alle arachidi. La signora Fraser vive a Toronto, in Canada.
Estratto di The Peanut Allergy Epidemic: What’s Causing It e How to Stop It
Ripubblicato con il permesso della Skyhorse Publishing, Inc. Copyright 2018 di Skyhorse Publishing, Inc.
Traduzione di Giacomo Mascolo
Reazioni avverse
Studio pubblico USA: i vaccini mRNA causano miocarditi – e niente altro
Renovatio 21 traduce questo articolo per gentile concessione di Children’s Health Defense. Le opinioni degli articoli pubblicati non coincidono necessariamente con quelle di Renovatio 21.
In quello che un critico ha definito un «insabbiamento dell’orribile verità riguardante i vaccini COVID-19», un nuovo rapporto delle Accademie Nazionali di Scienze USA, ingegneria e medicina ha confermato un nesso causale tra i vaccini mRNA COVID-19 e la miocardite, ma ha respinto un nesso causale tra i vaccini e una serie di altri effetti avversi.
Un nuovo rapporto della National Academies of Sciences, Engineering, and Medicine (NASEM) ha confermato un nesso causale tra i vaccini mRNA COVID-19 e la miocardite, ma ha respinto un nesso causale tra i vaccini e una serie di altri effetti avversi tra cui l’infertilità femminile, ha affermato Guillain. -Sindrome di Barré, paralisi di Bell, trombosi con sindrome trombocitopenica e infarto.
Brian Hooker, Ph.D., responsabile scientifico per Children’s Health Defense, ha definito il rapporto NASEM una «copertura dell’orribile verità sui vaccini contro il COVID-19 ».
Hooker ha detto al Defender:
«La propaganda è così fitta nel rapporto che è difficile sapere da dove cominciare. Sebbene gli autori del rapporto NASEM abbiano trovato un legame tra vaccini mRNA e miocardite, hanno affermato che si trattava di un legame lieve, il che non potrebbe essere più lontano dalla verità. È vergognoso che minimizzino un evento avverso così debilitante e che cambia la vita derivante dai vaccini COVID-19».
Sostieni Renovatio 21
L’Health Resources and Services Administration, un’agenzia secondaria del Dipartimento americano della salute e dei servizi umani (HHS), ha sponsorizzato il rapporto. Secondo un comunicato stampa della NASEM, Health Resources ha chiesto alla NASEM di convocare un comitato per esaminare le prove degli eventi avversi relativi ai vaccini COVID-19 utilizzati negli Stati Uniti
L’amministrazione delle risorse e dei servizi sanitari supervisiona il programma di compensazione degli infortuni contromisure, che gestisce le richieste di risarcimento da parte di persone che chiedono un risarcimento per un danno da vaccino COVID-19.
Il comitato di 15 membri della NASEM ha esaminato le prove di 19 potenziali danni legati ai vaccini COVID-19 per i quali le persone avevano presentato richieste di risarcimento. Il comitato ha cercato di “trarre conclusioni sull’associazione causale tra vaccini ed eventi avversi specifici», afferma il rapporto.
L’elenco delle condizioni per le quali le persone hanno richiesto un risarcimento includeva la sindrome di Guillain-Barré, la polineuropatia demielinizzante infiammatoria cronica, la paralisi di Bell, la mielite trasversa, il mal di testa cronico, la sindrome da tachicardia ortostatica posturale (POTS), la perdita dell’udito neurosensoriale, l’acufene, la trombosi con sindrome trombocitopenica, la trombocitopenia immunitaria , sindrome da perdita capillare, infarto del miocardio (attacco cardiaco), ictus ischemico, ictus emorragico, trombosi venosa profonda, embolia polmonare, tromboembolia venosa, miocardite, pericardite, morte improvvisa e infertilità femminile.
«Il nostro comitato ha riscontrato che in molti casi, se non nella maggior parte, le prove erano insufficienti per accettare o rifiutare la causalità di un particolare danno potenziale derivante da uno specifico vaccino contro il COVID-19″, ha affermato la vicepresidente del comitato Anne Bass, professoressa di medicina clinica alla Weill Cornell Medicine e reumatologo presso l’Hospital for Special Surgery e il New York Presbyterian Hospital.
«In altri casi, abbiamo trovato prove sufficienti per favorire il rifiuto, l’accettazione o stabilire la causalità», ha aggiunto.
Iscriviti alla Newslettera di Renovatio 21
«Prove insufficienti» per trarre conclusioni sui vaccini COVID e sui bambini
Bass e gli altri membri del comitato hanno esaminato le prove relative alle iniezioni di mRNA di Pfizer e Moderna (rispettivamente Comirnaty e Spikevax), all’iniezione di Novavax senza mRNA e a quella di Janssen (Johnson & Johnson) senza mRNA.
Hanno affermato che le prove hanno stabilito una relazione causale tra i vaccini a mRNA e la miocardite.
Tuttavia, hanno concluso che non vi erano prove inadeguate per accettare o rifiutare una relazione causale tra uno qualsiasi dei vaccini e la pericardite senza miocardite, e prove inadeguate per accettare o rifiutare una relazione causale tra le iniezioni Novavax o Janssen e la miocardite.
Gli autori hanno affermato che le prove erano abbastanza forti da rifiutare una relazione causale tra i due vaccini mRNA e infertilità, sindrome di Guillain-Barré, paralisi di Bell, trombosi con sindrome trombocitopenica e infarto, pur sottolineando che l’iniezione di Janssen può causare trombocitopenia e sindrome di Guillain-Barré.
Hanno anche affermato che non vi erano prove inadeguate per accettare o rifiutare una relazione causale per l’ictus ischemico per tutti i tipi di vaccino, ad eccezione dell’iniezione di Pfizer per la quale hanno considerato le prove abbastanza forti da giustificare il rifiuto di una relazione causale.
Il comitato ha inoltre esaminato gli studi sugli eventi avversi relativi ai vaccini contro il Covid-19 nei bambini sotto i 18 anni e ha affermato di non aver trovato prove sufficienti per trarre conclusioni specifiche per i bambini.
«Al momento della revisione del comitato», si legge nel comunicato stampa, «i dati sui bambini erano disponibili solo per i vaccini Pfizer-BioNTech e Moderna, a causa della successiva autorizzazione dei vaccini COVID-19 per l’uso di emergenza nei bambini e della diminuzione della diffusione dei vaccini contro il COVID-19 nei bambini, in particolare quelli di età inferiore agli 11 anni».
Nel frattempo, uno studio sottoposto a revisione paritaria del 2024 che ha analizzato i dati in VigiBase, il database globale dei rapporti sulla sicurezza dei casi individuali dell’Organizzazione Mondiale della Sanità, ha trovato prove di danni ai giovani di età compresa tra 12 e 17 anni a seguito della vaccinazione contro il COVID-19.
A luglio 2023, in VigiBase erano presenti 80.018 segnalazioni di eventi avversi correlati alle vaccinazioni per il COVID-19 e 3.594 sono stati contrassegnati come eventi avversi di particolare interesse, come miocardite/pericardite, sindrome infiammatoria multisistemica/malattia di Kawasaki, anafilassi, sindrome di Guillain-Barré sindrome e trombocitopenia immunitaria, hanno affermato gli autori dello studio.
Inoltre, secondo Real Not Rare, un «movimento indipendente e di base composto da migliaia di persone che si sono unite attraverso la nostra sofferenza umana», molti bambini hanno reso pubbliche individualmente le loro esperienze di danni causati dai vaccini COVID-19.
Hooker ha sottolineato che il rapporto del NASEM è stato diretto da Kathleen Stratton, Ph.D., «che nel 2004 era incaricato di insabbiare la relazione tra vaccini e autismo per l’Istituto di Medicina».
«Si è ritirata dalla NASEM dopo quella denuncia fraudolenta solo per essere riportata indietro per la frode del “vaccino” COVID-19», ha detto Hooker. «La sua condanna è meritata».
Aiuta Renovatio 21
Secondo il loro sito web, le Accademie nazionali di scienze, ingegneria e medicina sono istituzioni private senza scopo di lucro che «forniscono consulenza indipendente e obiettiva per informare la politica con prove».
Le istituzioni operano secondo uno statuto del Congresso del 1863 e ricevono finanziamenti dal governo degli Stati Uniti e da «altri sponsor».
Lorri Wilkening Jennings, sostenitore delle persone ferite dai vaccini contro il COVID-19, ha sottolineato che sebbene NASEM sia segnalato come una «no-profit indipendente», i suoi rendiconti finanziari del 2022 – che elencano 18 milioni di dollari di entrate da HHS – suggeriscono il contrario.
Jennings – che ha iniziato a sostenere la causa dopo che sua madre ha sviluppato una malattia autoimmune in seguito alla vaccinazione contro il COVID-19 – ha dichiarato a The Defender: «Abbiamo bisogno di organismi veramente indipendenti che valutino la sicurezza e informino i medici dei rischi in modo che possano dare adeguatamente il consenso informato».
Ronald N. Kostoff, Ph.D., ex ricercatore di politiche pubbliche presso il Georgia Institute of Technology, è d’accordo.
Le biografie dei membri del comitato mostrano che la maggior parte aveva precedentemente ricevuto sovvenzioni o contratti dall’HHS, dal Dipartimento della Difesa degli Stati Uniti e/o dall’industria farmaceutica, ha detto Kostoff.
«La maggior parte dei dati utilizzati per lo studio sembrano provenire dalla letteratura che sappiamo è stata pesantemente censurata 1) a favore degli articoli che promuovevano le iniezioni e 2) contro gli articoli che rivelavano il danno… [quindi] il risultato avrebbe potuto essere previsto prima che il primo dollaro fosse speso», secondo Kostoff.
Il dottor Peter McCullough, un cardiologo, ha definito la NASEM una «organizzazione corrotta».
«Il loro comitato permanente sulle malattie infettive emergenti e le minacce alla salute del 21° secolo», ha detto McCullough a The Defender, «include due dei co-cospiratori e creatori di SARS-CoV-2, i dottori. Ralph Baric e Peter Daszak. Daszak è stato richiamato al Congresso e dovrebbe comparire il 1 maggio 2024, per ulteriori domande riguardanti il suo ruolo nell’insabbiamento del laboratorio di Wuhan».
«Non ci si può fidare della NASEM su nessun aspetto della pandemia e certamente non sui vaccini», ha aggiunto.
Iscriviti alla Newslettera di Renovatio 21
Il rapporto non corrisponde ai dati VAERS
Gli autori del rapporto NASEM non hanno incluso i dati del Vaccine Adverse Event Reporting System (VAERS) come prova nella loro revisione.
VAERS è il principale sistema finanziato dal governo per la segnalazione delle reazioni avverse ai vaccini negli Stati Uniti. Storicamente, è stato dimostrato che VAERS segnala solo l’1% degli effettivi eventi avversi ai vaccini .
I dati VAERS mostrano che tra il 14 dicembre 2020 e il 29 marzo 2024 sono state presentate 1.635.048 segnalazioni di eventi avversi a seguito dei vaccini COVID-19.
Molte delle segnalazioni di eventi avversi citavano condizioni che il rapporto NASEM concludeva non potevano essere collegate alla vaccinazione COVID-19, tra cui:
- 3.575 casi di sindrome di Guillain-Barré.
- 9.378 donne incinte hanno segnalato eventi avversi correlati ai vaccini COVID-19, incluse 5.445 segnalazioni di aborto spontaneo o parto prematuro.
Aiuta Renovatio 21
Vaccinazione collegata a lesioni alla spalla
L’Health Resources and Services Administration ha anche chiesto al comitato NASEM di rivedere le prove relative a qualsiasi somministrazione di vaccini – non specificamente vaccini COVID-19 – e lesioni alla spalla, per aiutare il suo programma nazionale di compensazione delle lesioni da vaccino a comprendere meglio se la vaccinazione può causare tipi molto specifici di lesioni alla spalla o una sindrome più generale nota come «lesione alla spalla correlata alla somministrazione del vaccino».
Gli autori del rapporto hanno concluso che la vaccinazione può causare quattro lesioni specifiche alla spalla:
- borsite acuta subacromiale/sottodeltoidea causata dall’iniezione diretta di un vaccino nella borsa;
- tendinopatia acuta della cuffia dei rotatori causata da iniezione diretta all’interno o in prossimità di un tendine;
- lesione ossea causata dall’iniezione diretta nell’osso o in prossimità dell’osso;
- e lesione del nervo assiale o radiale dovuta all’iniezione diretta all’interno o in prossimità del nervo.
Hanno anche affermato che le prove suggeriscono che la somministrazione di vaccino intramuscolare non causa la malattia cronica della cuffia dei rotatori.
Iscriviti alla Newslettera di Renovatio 21
Il rapporto sui danni del COVID è «chiaramente parziale»
Per quanto riguarda i risultati del rapporto sui danni del vaccino COVID-19, Hooker e altri critici hanno affermato di non aver incluso molti studi nella loro revisione e di non aver considerato l’intera portata dei danni segnalati in associazione alla vaccinazione COVID-19.
Mark N. Mead, epidemiologo e ricercatore sulla salute pubblica, ha dichiarato a The Defender che la revisione degli studi da parte degli autori è stata «altamente selettiva» e «chiaramente parziale» a sostegno della «narrativa “sicuro ed efficace“».
Il rapporto «ha completamente trascurato i risultati essenziali della rianalisi di Fraiman dei dati degli studi Pfizer e Moderna, rivelando tassi allarmanti di eventi avversi gravi (SAE), con circa un SAE ogni 800 vaccinati», ha affermato Mead.
Il rapporto inoltre non è riuscito a citare «praticamente tutte le revisioni e gli studi più rilevanti che riguardano i gravi eventi cardiovascolari, neurologici, ematologici, riproduttivi e autoimmuni che sono stati collegati ai prodotti mRNA di COVID-19», ha affermato.
Ad esempio, il rapporto non menziona un rapporto Pfizer del 2022 di quasi 400 pagine richiesto dall’Agenzia europea per i medicinali. «A quel punto», ha detto Mead, «Pfizer aveva documentato circa 1,6 milioni di eventi avversi che coprivano quasi tutti i sistemi di organi… inclusi molti diversi tipi di tumori, disturbi cardiaci e vascolari, disturbi del sangue e linfatici, disturbi psichiatrici e disturbi neurologici».
Kostoff ha anche criticato la portata ristretta del rapporto. «Perché al comitato non è stato chiesto di esaminare tutti gli effetti avversi delle iniezioni di COVID-19, o almeno tutti i principali effetti avversi?» ha chiesto.
Kostoff ha dichiarato a The Defender di aver recentemente scritto un editoriale sulla letteratura pubblicata sugli infortuni da COVID-19 in cui ha identificato l’intera portata degli infortuni. «Il mio database era composto da oltre 12.000 articoli Pubmed e mostrava danni in circa 25 aree tematiche di malattie».
La maggior parte di queste aree patologiche – come i disturbi endocrini, i disturbi metabolici, i disturbi renali e il cancro – non sono state incluse nel rapporto NASEM, ha affermato.
Sostieni Renovatio 21
«Da un punto di vista cautelativo, vuoi che il pubblico lo sappia»
Secondo Mead, le revisioni epidemiologiche sulla sicurezza del vaccino COVID-19 incentrate sulla dimostrazione che il vaccino ha causato un risultato particolare sono problematiche.
«Poiché la maggior parte di queste ricerche pubblicate sono osservazionali e non randomizzate”, ha affermato, “stabilire la causalità basata solo su questi studi è un esercizio futile».
Ma «la causalità può certamente essere dedotta… applicando una logica basata su meccanismi ai numerosi studi e rianalisi di studi che mostrano forti associazioni», ha affermato Mead.
In altre parole, i ricercatori potrebbero avere difficoltà a dimostrare apertamente la causalità, ma possono evidenziare prove che suggeriscono un rischio in modo che le persone siano consapevoli. «Da un punto di vista cautelativo, vuoi che il pubblico lo sappia».
Gli autori del rapporto hanno usato ingannevolmente il linguaggio della causalità nel loro rapporto, ha detto Mead. Ad esempio, il rapporto cita prove che suggeriscono che l’iniezione Pfizer non provoca ictus ischemici. «Tuttavia, questa enfasi sulla causalità è un po’ un sotterfugio linguistico».
Mead ha affermato: «l’ictus ischemico è chiaramente uno dei segnali più forti prodotti sia dai prodotti mRNA di Pfizer che di Moderna, come evidenziato nell’ampia analisi di sproporzionalità di Ming-Ming Yan e colleghi, che NASEM ancora una volta opportunamente non menziona».
Jessica Rose, Ph.D., ha detto a The Defender di trovare le conclusioni degli autori sulla causalità «in modo allarmante passivo» e voleva sapere come sono arrivati alle loro conclusioni. «Ad esempio, sono stati utilizzati i criteri di Bradford Hill e quanti criteri dovevano essere soddisfatti per indicare la causalità?»
I criteri di Bradford Hill sono un insieme di principi comunemente utilizzati in epidemiologia per stabilire una relazione causale.
NASEM non ha risposto quando il Defender ha chiesto quali criteri fossero stati utilizzati per stabilire o negare la causalità.
NASEM inoltre non ha risposto alla richiesta di The Defender di chiarire il periodo di revisione della letteratura da parte del comitato, ad esempio se il comitato considerasse studi pubblicati di recente o esaminasse solo quelli pubblicati dal 2020 al 2023.
Suzanne Burdick
Ph.D.
© 23 aprile 2024, Children’s Health Defense, Inc. Questo articolo è riprodotto e distribuito con il permesso di Children’s Health Defense, Inc. Vuoi saperne di più dalla Difesa della salute dei bambini? Iscriviti per ricevere gratuitamente notizie e aggiornamenti da Robert F. Kennedy, Jr. e la Difesa della salute dei bambini. La tua donazione ci aiuterà a supportare gli sforzi di CHD.
Renovatio 21 offre questa traduzione per dare una informazione a 360º. Ricordiamo che non tutto ciò che viene pubblicato sul sito di Renovatio 21 corrisponde alle nostre posizioni.
Iscriviti alla Newslettera di Renovatio 21
Immagine su licenza Envato
Animali
Scoperto in India un serpente lungo quanto uno scuolabus. Probabilmente pure molto meno letale

Iscriviti alla Newslettera di Renovatio 21
Salute
I malori della 16ª settimana 2024

Campi Bisenzio, città metropolitana di Firenze: «Malore in campo allo stadio comunale, il calciatore 26enne è morto in ospedale». Lo riporta RaiNews.
Caselle Torinese, città metropolitana di Torino: «Malore in volo, l’aereo torna a Caselle: muore a 33 anni, giallo sull’ambulanza del 118». Lo riporta La Stampa.
Chioggia, città metropolitana di Venezia: «Allenatore di volley muore a 54 anni per un malore improvviso». Lo riporta il Corriere del Veneto.
Buonabitacolo, provincia di Salerno: «Passeggia con i cani e viene colto da malore: morto un anziano». Lo riporta Virgilio.
Brogliano, provincia di Vicenza: «Dimesso dall’ospedale dopo frattura al piede ha un malore e muore dopo una settimana». Lo riporta Fanpage.
Sostieni Renovatio 21
Gozzano, provincia di Novara: «Seminarista 35enne di Viverone stroncato da un malore nel sonno». Lo riporta La Stampa.
Vicenza: «Mamma di due bimbi muore a soli 36 anni». Lo riporta VicenzaToday.
Caorle, città metropolitana di Venezia: «prima il malore, poi la corsa in ospedale. Muore a 29 anni». Lo riporta La Nuova Venezia.
Nova Gorica, Slovenia: «Malore mentre è al pub a Nova Gorica con gli amici, dipendente della Danieli muore a 45 anni». Lo riporta il Messaggero Veneto – Udine.
Gela, libero consorzio comunale di Caltanissetta: «medico anestesista trovato morto in ospedale: probabile un malore». Lo riporta Meridionews.
Mantova: «Malore al Martelli durante la partita, muore l’ex bancario». Lo riporta Mantovauno.it.
Shandong, Cina: «Malore in trasferta per lavoro in Cina, la disperazione dei familiari». Lo riporta Il Gazzettino.
Rieti: «Scomparso per un malore il tenente dei vigili urbani». Lo riporta Il Messaggero.
Brescia: «Malore improvviso in albergo, muore donna di 52 anni». Lo riporta BresciaToday.
Treviso: «Malore al ristorante: morto». Lo riporta Il Gazzettino.
Casalmoro, provincia di Brescia: «Morto per un malore improvviso a 45 anni». Lo riporta BresciaToday.
Tortona, provincia di Alessandria: «Malore alla guida, deceduto il conducente». Lo riporta Il Piccolo – Alessandria.
Cremona: «Infermiere 59enne trovato morto in Lungo Po Europa, malore fatale». Lo riporta Cremonaoggi.
Nuova York, Stati Uniti d’America: «Morto a New York per un malore: era un manager della ristorazione abruzzese». Lo riporta Il Messaggero.
Cordenons, provincia di Udine: «Malore in bicicletta, muore agente di commercio». Lo riporta il Messaggero Veneto.
Porto Valtravaglia, provincia di Varese: «Malore per strada, 78enne muore a vicino all’imbarcadero». Lo riporta VareseNews.
Quarrata, provincia di Pistoia: «Malore in campagna, muore un pensionato a Quarrata». Lo riporta La Nazione.
Lecce: «Malore nel suo studio: improvvisa scomparsa del medico e amministratore comunale». Lo riporta La Gazzetta del Mezzogiorno.
Farraga di Soligo, provincia di Treviso: «Malore al volante, si schianta e muore. Stava tornando a casa dopo la partita di calcio dei nipoti». Lo riporta Il Gazzettino.
Selva di Trissino, provincia di Vicenza: «Malore improvviso in cantiere. Muore un artigiano». Lo riporta Il Giornale di Vicenza.
Chiari, provincia di Brescia: «Stroncato da un malore, 45enne trovato morto in strada». Lo riporta BresciaToday.
Borca di Cadore, provincia di Belluno: «Accusa un malore all’altezza dell’Happy Park, muore un 78enne». Lo riporta il Dolomiti.
Alba Adriatica, provincia di Teramo: «Addio ad Angelo Casale gigante del basket: un malore improvviso lo ha colto nel sonno». Lo riporta Il Corriere Adriatico.
Iscriviti alla Newslettera di Renovatio 21
Clusone, provincia di Bergamo: «Festa al rifugio, colto da malore: muore Alpino di Cerete». Lo riporta L’Eco di Bergamo.
Venafro, provincia di Isernia: «malore per un automobilista alle porte della città. Muore un 70enne del posto.». Lo riporta News Della Valle.
Lonato, provincia di Brescia: «malore alla guida: autotrasportatore di 56 anni finisce fuori strada e muore». Lo riporta Il Giorno.
Altare, provincia di Savona: «malore improvviso, muore dodicenne». Lo riporta Telenord.
Pistis, provincia del Sud della Sardegna: «malore fatale durante l’immersione: muore un sub». Lo riporta L’Unione Sarda.
Fontanelle, provincia di Treviso: «Muore per un malore nei boschi». Lo riporta La Guida.
Caserta: «Tragedia in città, 26enne muore per un malore improvviso: fissati i funerali». Lo riporta ECASERTA.
Camposampiero, provincia di Padova: «Colto da malore scivola in una canaletta e muore annegato». Lo riporta PadovaOggi.
Ascoli: «Ascoli, giornalismo in lutto: stroncato nella notte da un malore». Lo riporta il Corriere Adriatico.
Napoli: «Infermiera 64enne morta all’Ospedale Cardarelli: malore durante il turno». Lo riporta Il Mattino.
Manerba del Garda, provincia di Brescia: «Manerba: deceduta a 79 anni a causa di un malore presso la sua gioielleria». Lo riporta GardaToday.
Alba, provincia di Cuneo: «Malore in quota, dipendente Ferrero muore a 34 anni: sarebbe presto diventato padre». Lo riporta Lavocedialba.
Bassano del Grappa, provincia di Vicenza: «Morta a 36 anni per un malore improvviso». Lo riporta Il Corriere del Veneto.
Lecce: «Malore in strada, muore 61enne». Lo riporta Il Capoluogo.
Pesaro: «Lutto per il ciclismo, malore mentre pedala». Lo riporta Il Resto del Carlino.
Valmadrera, provincia di Lecco: «Socio della Sev stroncato da un malore a 55 anni». Lo riporta Prima Lecco.
Castellazzo, città metropolitana di Torino: «60enne ha un malore in auto e muore». Lo riporta Telecity News 24.
Chivasso, città metropolitana di Torino: «L’addio a Michele, stroncato da un malore lungo il viale». Lo riporta Prima Chivasso.
Milano: «Gli consegnano un’ordinanza di carcerazione: ha un malore e muore poco dopo». Lo riporta Prima Milano Ovest.
Gallese, provincia di Viterbo: «Comandante della polizia locale accusa un malore in servizio e muore». Lo riporta Viterbo News 24.
Rimini: «Malore in moto, morto l’infermiere». Lo riporta Il Resto del Carlino.
Aiuta Renovatio 21
Colonia, Germania: «Bodybuilder morto a 46 anni: si definiva “l’uomo più pompato del mondo”, malore fatale». Lo riporta il Corriere Adriatico.
Atripalda, provincia di Avellino: «Muore a 28 anni stroncato da un malore». Lo riporta Ottopagine.
Napoli: «Tragedia a San Gregorio Armeno artigiano muore per un malore, ambulanze bloccate dai tavolini dei bar». Lo riporta Cronache della Campania.
Brescia: «Corpo senza vita ritrovato in via Rose a Brescia. Ipotesi malore». Lo riporta ÈliveBresciaTV.
Roma: «Dramma in piazza: donna muore su una panchina». Lo riporta RomaToday.
Udine: «Morto a 25 anni per un malore in casa: l’Università di Udine conferisce la laurea alla memoria». Lo riporta il Messaggero Veneto – Udine.
Souffelweyersheim, Francia: «Alunne accoltellate in Francia, studentessa di 14 anni ha un malore e muore: inutile il soccorso degli insegnanti». Lo riporta Orizzonte Scuola Notizie.
Palermo: «Malore in casa, a Palermo piazza Don Bosco chiusa per un’ora: traffico bloccato». Lo riporta il Giornale di Sicilia.
Treviso: «Malore al termine del turno di pattuglia, poliziotto in condizioni disperate». Lo riporta TrevisoToday.
Cidate di Piano, provincia di Bergamo: «Malore negli spogliatoi dopo la partita, giocatore rianimato con il defibrillatore». Lo riporta L’Eco di Bergamo.
Napoli: «Rider ha un malore, secondino gli salva la vita». Lo riporta RaiNews.
Iscriviti alla Newslettera di Renovatio 21
Isernia: «Malore nel Parco del ulivi, soccorso un settantenne». Lo riporta RaiNews.
Elba, provincia di Livorno: «Accusa un malore durante la gara: portato in ospedale con l’elisoccorso». Lo riporta Il Telegrafo.
San Martino di Lupari, provincia di Padova: «Malore in aula, non riesce a testimoniare». Lo riporta Rete Veneta.
Carpenedolo, provincia di Brescia: «Malore in casa, ragazzo soccorso dall’eliambulanza». Lo riporta BresciaToday.
Loiano, città metropolitana di Bologna: «Accusa un malore lungo il sentiero escursionistico: salvato dai soccorsi». Lo riporta BolognaToday.
Pisogne, provincia di Brescia: «Malore durante i lavori di ristrutturazione di un ex albergo, grave 37enne». Lo riporta BresciaToday.
Porto Santo Stefano, provincia di Grosseto: «Malore sulla nave da crociera, gravissimo 72enne». Lo riporta MaremmaOggi.
Livorno: «Paura per un uomo: malore mentre gioca a tennis». Lo riporta Il Telegrafo.
Colle Umberto, provincia di Treviso: «Commessa sviene in fin di vita: si ipotizza un malore». Lo riporta Salute plus.
Coli, provincia di Piacenza: «Signora colta da malore su un sentiero sopra Coli». Lo riporta PiacenzaOnline.
Cassino, provincia di Frosinone: «Accusa un malore: pensionato salvato dai vigili del fuoco». Lo riporta Ciociaria Oggi.
Civitanova, provincia di Macerata: «Malore in tribuna al Polisportivo, un 73enne trasportato in ospedale». Lo riporta Cronache Maceratesi.
Rozzano, città metropolitana di Milano: «Incidente sulla Tangenziale Ovest Milano, 66enne accusa un malore al volante». Lo riporta Legnanonews.
Maiori, provincia di Salerno: «Recuperati in elicottero due turisti tedeschi colti da malore sul sentiero degli Dei». Lo riporta Il Mattino.
Zugliano, provincia di Vicenza: «Malore alla guida, perde il controllo dell’auto e si schianta su un albero». Lo riporta VicenzaToday.
Sostieni Renovatio 21
Pavia: «Accusa i sintomi di un malore a scuola, 19enne trasportata al San Matteo». Lo riporta Prima Pavia.
Corridonia, provincia di Macerata: «Schianto contro i cartelli a causa di un malore, rianimato automobilista». Lo riporta Il Resto del Carlino.
Bisceglie, provincia di Barletta-Andria-Trani: «Cassiere salva un cliente colto da malore al supermercato. Il sindaco lo ringrazia». Lo riporta L’Edicola del Sud.
Marsala, libero consorzio comunale di Trapani: «Un uomo ha un malore e si accascia in piazza del Popolo». Lo riporta TP24.it.
San Benedetto del Tronto, provincia di Ascoli Piceno: «San Benedetto, accusa un malore e si ferma l’auto in mezzo alla Statale. Soccorso dal 118». Lo riporta La Nuova Riviera.
Aosta: «Femminicidio, il sospettato in ospedale per malore». Lo riporta l’agenzia ANSA.
Napoli: «Chiama il 118 per un malore, non è d’accordo con la diagnosi e picchia medico e infermiera». Lo riporta Fanpage.
Udine: «Malore Ndicka in Udinese-Roma, escluso l’infarto per il giallorosso». Lo riporta Sky TG24.
Iscriviti alla Newslettera di Renovatio 21
-



 Pensiero2 settimane fa
Pensiero2 settimane faLa giovenca rossa dell’anticristo è arrivata a Gerusalemme
-



 Cervello1 settimana fa
Cervello1 settimana fa«La proteina spike è un’arma biologica contro il cervello». Il COVID come guerra alla mente umana, riprogrammata in «modalità zombie»
-



 Salute2 settimane fa
Salute2 settimane faI malori della 15ª settimana 2024
-



 Salute6 giorni fa
Salute6 giorni faI malori della 16ª settimana 2024
-



 Pensiero1 settimana fa
Pensiero1 settimana faForeign Fighter USA dal fronte ucraino trovato armato in Piazza San Pietro. Perché?
-



 Animali2 settimane fa
Animali2 settimane fa«Cicala-geddon»: in arrivo trilioni di cicale zombie ipersessuali e forse «trans» infettate da funghi-malattie veneree
-



 Spirito2 settimane fa
Spirito2 settimane faSinodo 2024, grandi manovre in favore dell’ordinazione delle donne
-



 Autismo1 settimana fa
Autismo1 settimana faAutismo, 28enne olandese sarà uccisa con il suicidio assistito: i medici la ritengono che «incurabile»